治療方法 | (分子標的薬/造血幹細胞移植/免疫療法・代替療法) |
●分子標的薬(TKI:チロシンキナーゼ阻害剤)による治療
日本では以下の分子標的薬(TKI:Tyrosine Kinase Inhibitor)が認可or臨床試験されています。
初発CMLの治療薬としてグリベック、タシグナ、スプリセルの3つが選択肢(2014年時点)となります。
薬の選択においては本人の希望も考慮されますので、各薬の特徴を把握しておくことが望ましいです。
他の癌は複数の遺伝子の異常が重なって発生するのに対して、CMLはたった1つの異常(bcr-abl)
による(他の癌より単純と期待される)ため、他の癌に先駆けて、積極的に治療法の研究や
新薬の開発がされています。
※参考資料:第9回 がん治療連携勉強会「Bcr-abl阻害薬 マルチキナーゼ阻害薬」(2012年)
※参考資料:つばさフォーラムin秋田「分子標的薬の基本理解」(2010年)
■治療薬の種類
※高額医療制度により、基本的には、どの薬剤を用いても薬代は同じです。
※毎日の処方量は治療方針や患者さんの状態によって異なる場合があります。
※海外など「より早く、より深い寛解を目指す」治療方針では最初から第二世代の薬剤が使われますが、
「安全性や実績を重視する」治療方針では第一世代が好まれます。
| 世代 | 名称 (商品名) |
薬価(※) | 血中半減期 | 備考 |
|---|---|---|---|---|
| 第一世代 | イマチニブ (グリベック) | 2,749円/100mg (1日400mg×1回目安) | 約8時間 | 2001年発売。最も古くからある(実績がある)薬です。 ジェネリックもあります。 添付文書 |
| 第二世代 | ニロチニブ (タシグナ) | 4,607円/200mg (1日400mg×2回目安) | 15~17時間 | 2009年発売。諸説ありますが、第一世代より服薬開始後初期の効果が高く、その後は差が小さい(全生存率、急性移行率はほぼ差がない)ともいわれています(2016年記載)。食事の1時間以上前、または食後2時間以降に1日2回12時間ごとを目安に経口投与。 適正使用ガイド、 添付文書 |
| 第二世代 | ダサチニブ (スプリセル) | 9,214円/50mg (1日100mg×1回目安) | 3~5時間 | 2009年発売。諸説ありますが、第一世代より服薬開始後初期の効果が高く、その後は差が小さい(全生存率、急性移行率はほぼ差がない)ともいわれています(2016年記載)。18種のT315I以外の変異に有効で、移行期・急性期でも一定の効果が認められます。 患者向け医薬品ガイド、 添付文書、 販売元提供のガイド・資料集 |
| 第二世代 | ボスチニブ (ボシュリフ) | 3,791円/100mg (1日500mg×1回目安) | 22時間 | 2014年発売。臨床試験においてイマチニブ抵抗性または不耐容(2次治療)のCML患者に対して、また、イマチニブ治療後のダサチニブまたはニロチニブ抵抗性または不耐容(3次治療以降)のCML患者に対して、有効性と良好な忍容性が認められました。 添付文書 |
| 第三世代 | ポナチニブ (アイクルシグ) | 6318円/15mg (1日45mg×1回目安) | --時間 |
2016年末に国内商業化( 大塚製薬ニュースリリース)。 |
各薬剤は以下の緑色の部分の変異に対して特に効果があります。
通常は、薬剤が効かなかった場合に変異について検査があるようです。
(つまり、まずは飲んでみないと治療効果は分からない)
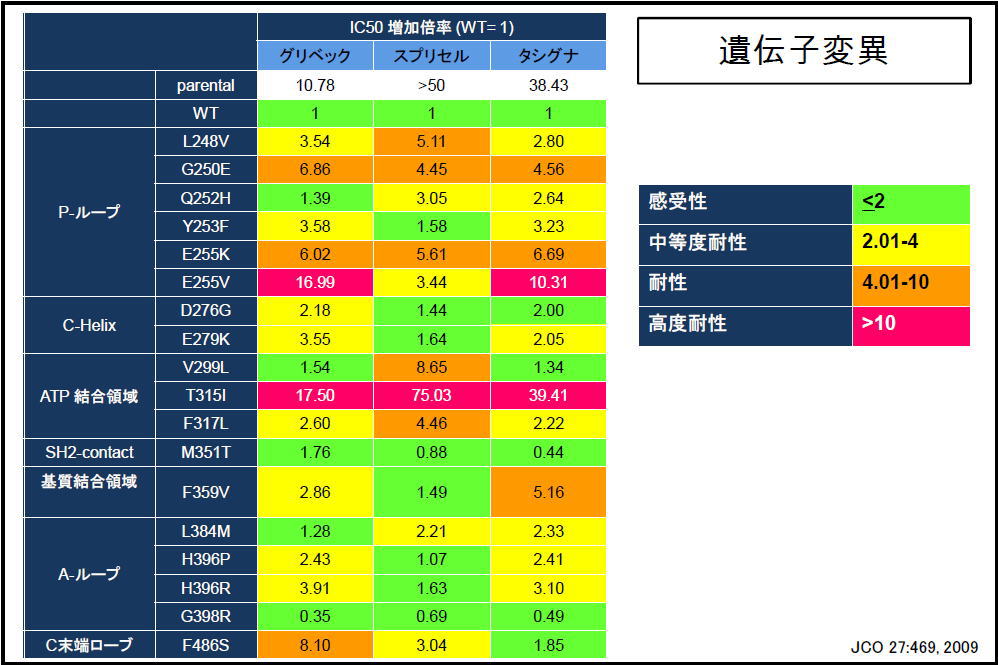 ←クリックすると拡大できます。
←クリックすると拡大できます。※引用元:「いずみの会 慢性骨髄性白血病(2012年1月28)」
■治療効果の測定(目標1~3)
目標1:まずは、血液学的完全寛解(CHR)を目指します。異常増加している白血球数(WBC)や分画(好中球、リンパ球、好塩基球等の比率)などが正常値になるまで治療を進めます。急速にWBCが低下して、人によってはいったん正常値を下回ってから、再び上昇して正常値に戻るようなイメージです(WBCが低くなりすぎると投薬を一時中断しなければならない場合もあります)。採血による検査です。
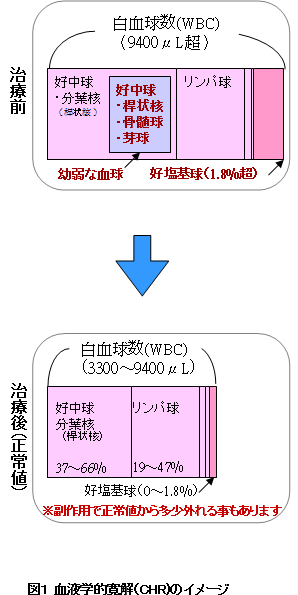
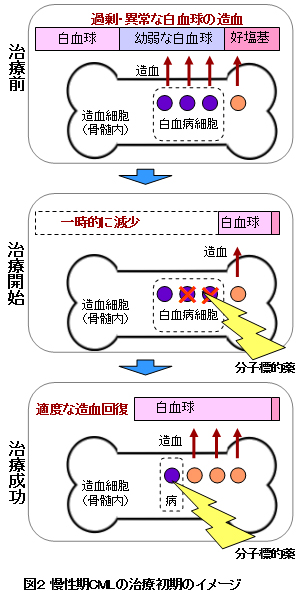
※白血球好中球は骨髄の中で生まれ、最初は「芽球」から始まり成長すると名前が変わっていき最後に「分葉核球」になります。詳しく書くと「骨髄芽球」→「前骨髄球」→「骨髄球」→「後骨髄球」→「桿状核球」→「分葉核球」へと分化します。白血病により異常に白血球が増えると、まだ「分葉核球」になっていない幼弱な血液が押し出されて、血液検査で見つかるようになります。白血病が進行するほど、より幼弱なものが見つかるようになるため、移行期や急性期の区別において、最も幼弱な「芽球」の量なども指標の1つになっています。
※正常であれば、ほとんどが「分葉核球」です。風邪の場合など体調によっては「桿状核球」が検出される場合もあります。
目標2:
次に、細胞遺伝学的完全寛解 (CCyR)を目指します。これは、フィラデルフィア染色体という異常な染色体を持つ細胞(白血病細胞)が、細胞単位の検査では見当たらない状態という意味です。「Gバンド法(マルク)」、または、「FISH法(採血可)」による検査で調べます。確定診断時にも同じ検査をしますが、治療開始前の時点ではGバンドであれば20/20、FISHでは100%が白血病細胞という結果でも普通です。これを0/20ないし0%にしていきます。末梢血と骨髄の状態は、概ね同じ傾向を示すといわれていますが、稀に骨髄での異常が末梢血に現れない場合もあるため、マルクによる検査がより確実ともいわれています。なお、Gバンドであれば無作為に20個の細胞を調べて、異常な細胞の数を調べますが、異常な細胞が十分少なくなってくると、(GバンドであれFISHであれ)細胞単位の検査では異常な細胞は滅多に見つからなくなります。そのため、次に記載の分子遺伝学的な検査が必要になります。
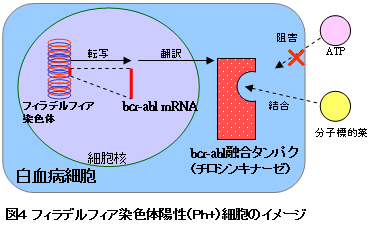
目標3:
最終的に、分子遺伝学的効果(MMR)以降を目指します。治療効果は、IS% bcr-abl1/abl (International Scale:国際基準)という指標で評価します(採血検査可)。これは、異常な細胞が増殖する時に極微量生み出される「bcr-abl mRNA」というもの(異常なbcr-abl融合タンパク質合成の設計図となるリボ核酸という分子)を、(不正確ですがイメージで言ってしまえば)試験管内で人為的に、測定可能な量まで増幅させて測ることにより、極僅かな異常な細胞の量を(間接的に)測定しようというものです。増殖過程で誤差が出ますので、大まかな値を見ていく必要があります。
※2014年以前は、amp-CML(国内基準)が主流でした。2015年からは、国際基準での検査が保険適用となりましたので、amp-CMLでの検査は行われなくなると思われます。
※保険適用の『Major BCR-ABL mRNA測定キット「オーツカ」』 (広告, 添付文書)では、 最高0.0007%までの感度で、IS% bcr-abl1/ablの測定が可能です。
※「大塚のキットを用いた国際標準法を用いたbcr-abl値の測定結果報告書の統一について」(2015年)
■治療効果の測定結果(CHR~CCyR~MMR)
以下に検査結果の目安を記載します。MMR以下を出来る限り目指します。| 区分 (略号) | 区分 (正式名称) | 検査値 | 備考 |
|---|---|---|---|
| CHR | Complete Hematologic Response (血液学的完全寛解) |
血液分画等検査で異常なし | 目標1: 白血病細胞100億個(100g~) ※採血検査。(薬の副作用等による影響を除けば)健康診断などでは大きな異常は見つからない状態です。 |
| CCyR | Complete Cytogenetic Response (細胞遺伝学的完全寛解) |
骨髄像、染色体検査(G.Band、FISH)等で異常なし | 目標2: 白血病細胞10億個(10g~) ※マルクはこの検査です。(顕微鏡でも癌が見つからない状態です。) |
| MMR | Major Molecular Response (分子遺伝学的効果) |
IS% bcr-abl1<0.1% (amp-CML<50copy) |
目標3: 白血病細胞100万~1億個(1g~) ※採血検査でamp-CMLやbcr-abl1を測定。 MMR以下であれば命に関わる問題はほとんど無い(安全圏)とされています |
| MR4 | Molecular Response log4 (分子遺伝学的反応log4) |
IS% bcr-abl1 < 0.0069%~0.01% (amp-CML≦5copy) |
白血病細胞10万~1000万個(100mg~) ※数年間(2年以上程度)このレベル以下を維持した場合、投薬が不要になる可能性が期待できます。このレベル以下をDeep Molecular Response(Deep MR、あるいは、DMR)と呼びます。 |
| MR4.5 | Molecular Response log4.5 (分子遺伝学的反応log4.5) |
IS% bcr-abl1<0.0032% | 白血病細胞3万~320万個(32mg~) ※今のところMR4.5達成の延命やTKIfreeに関する優位性は見出せていません(MR4と結果に大きな差がない)。 |
| MR5 | Molecular Response log5 (分子遺伝学的反応log5) |
IS% bcr-abl1<0.001% | 白血病細胞1万~100万個(10mg~) ※今のところMR5達成の延命やTKIfreeに関する優位性は見出せていません(MR4と結果に大きな差がない)。 |
| MR6 | Molecular Response log6 (分子遺伝学的反応log6) |
IS% bcr-abl1<0.0001% | 白血病細胞1千~10万個(1mg~) ※2014年時点の技術では検出できません。 |
| CMR | Complete Molecular Response (分子遺伝学的完全寛解) | IS% bcr-abl1値が最小検出感度未満(未検出) | ※ELN(European Leukemia Net)2009ではMR4.0(当時の通常の測定限界)をCMRと定義していました。 検査手法の精度向上に伴いCMRという名称のイメージと実際の意味の間にギャップが生じたり、治癒したと誤解を招きやすいので、MR4、MR4.5といった表記も使われるようになりました。また、CMR4.0、CMR4.5のように精度を付記するようになりました。 |
※『BCR-ABL 測定キット「オーツカ」』の場合、IS%BCR-ABL1/ABLは、
『 (「Major BCR-ABL1 mRNA測定値(copy/test)」÷ 「ABL mRNA測定値 (copy/test)」)×100×1.12 』
という計算式で算出します。
従って、分子の異常な遺伝子(bcr-abl1)測定値が変動していなくても、分母の測定値(正常なABL mRNAの値)が変動するだけで、数値が悪化する可能性があります。
より詳しく説明すると、分子のMajorBCR-ABL1 mRNAの測定範囲は4.14~1.00×10^7 copies/test、分母のABL mRNAの測定範囲は2.81×10^1~1.00×10^7 copies/testです。したがって、分母のBCR-ABL1が未検出(4.14<)であっても分母の値によっては、IS %BCR-ABL1/ABLは最小検出感度は0.0007%になりません。逆に0.0007%に達して無くても、分子が(4.14<)であれば(少ないサンプル数の範囲で)未検出です。
(※「大塚のキットを用いた国際標準法を用いたbcr-abl値の測定結果報告書の統一について」)(2015年)
なお、健常者でも約30%の頻度で、末梢血中にごく少量のBCR-ABL1 mRNA(末梢血10^8個あたり1~10個)が検出されることがあります。さらに、健常者におけるBCR-ABL1 mRNAの出現率は加齢とともに上昇することも実証されています。このような個人では、その大多数がCMLを発症しないため、TKIによる治療は妥当でないとも考えられています(NCCNのガイドライン(MS-15)より引用)。これが、確定診断等において従来の骨髄細胞の染色体検査(マルク)が必要となる一つの所以です。
※
BCR-ABL1の検査結果が出るまでには2~3週間かかります。最小限の三ヶ月毎の通院のみで採血を行うと、
検査結果を得られるのは三ヶ月後になってしまいます。
そのような場合、 「通院2~3週前に採血を行う」、「後日検査結果だけ窓口でもらう」、などを、
主治医の先生にお願いすることで、よりタイムリーに最新の検査結果を確認できます。
数値が上昇しているのを知っているか知らないかで三ヶ月のすごし方が変わるかもしれません。
※
分子標的薬の処方日付近で「大地震など自然災害」が重なると、
手元に薬のストックが無いため、薬が無く飲めない期間が生じる可能性があります。主治医の先生と相談することで、
最悪でも1週間分の薬が手元に残るようなタイミングで処方してもらうこともできます。「薬の盗難/紛失」にも注意が必要です。
●再発/病期進行率
以下記載の情報は海外の過去(2001年以降)の1つの臨床試験の結果であり、様々な背景(例えばSokalリスクHighからlowまで)の患者が含まれます。また、国内の最新の治療の効果を直接示すものではありません。情報ソース:IRIS study(2001-2008), Deininger et al. ASH 2009より: グリベック服薬開始後8年間追跡
| 経過年数 | event(有害事象)※ | AP/BC(病期進行) |
|---|---|---|
| 1 | ||
| 2 | ||
| 3 | ||
| 4 | ||
| 5 | ||
| 6 | ||
| 7 | ||
| 8 |
※上記進行率には、薬を最初から飲めない場合や、効果が無い場合は含まれません。
※8年目以降はこの傾向が続いていくといわれています。
※7年目のOS(全生存):85%、EFS(無イベント生存):81%、PFS(無増悪生存):92%。(各種生存率定義について)
●グリベック服薬開始から7年後の状態
53%:順調に治療継続(CCyRを安定に維持) 37%:許容できない結果(CCyRを消失/獲得できない) 10%:その他(一時的に悪化したが回復したなど)
(Deininger et al. ASH 2009より)
●グリベック服薬後8年の時点で最良効果がMMRであった患者の割合
86%:8年間で一度はMMRを獲得した患者の率
●時期によらず全てのCCyRに到達した患者のうち8年の時点で移行期/急性転化期に進行した患者の割合(グリベック)
3%:456症例中15例(IRIS試験)
●12ヶ月時点でCCyRかつMMRが確認された患者のうち5年の間に移行期/急性転化期に進行した患者の割合(グリベック)
0%:IRIS試験においては該当無し
●スプリセル服用開始から1年後の成績(DASISION試験)
85%:1年後までのCCyR率(参加人数259名) 46%:1年後までのMMR率(参加人数259名)
●スプリセル服用開始から2年後の成績(DASISION試験)
86%:2年後までのCCyR率(223/259例) 80%:2年後までの安定なCCyR率(208/259例) 64%:2年後までのMMR率(165/259例) 17%:2年後までのMR4.5率(44/259例)
●スプリセル服用開始から5年後の成績(DASISION試験)
83%:5年後までのCCyR率(参加人数259名)※恐らく安定なCCyR率 76%:5年後までのMMR率(参加人数259名) 42%:5年後までのMR4.5率(参加人数259名)
●CCyRを獲得した患者のうち7年CCyRを維持した患者の割合(グリベック)
83%:7年間CCyR維持(377/456例) 79%:7年CCyR維持した患者のうちグリベック治療を継続している患者(298/377例)※456例中の65% 21%:7年CCyR維持した患者のうちIFN-αおよび骨髄移植治療に切り替えた患者(79/377例)※456例中の17%
●7年時点までにCCyR喪失となる確率(IRIS試験:グリベック)
3%:18ヶ月時点でMMRの患者 26%:18ヶ月時点でMMRではないCCyRの患者
●6年時点までにCCyR喪失となる確率(GIMEMA報告:グリベック)
4%:最初のCCyR獲得後安定したMMRを維持した症例のCCyR喪失率(3/71例) 21%:不安定なMMRの症例のCCyR喪失率(4/19例) 33%:MMRが得られなかった症例のCCyR喪失率(13/40例)
●初発CML-CP症例におけるMR4.5の累積比率(Hehlmann報告:グリベック)
19%:治療開始から2年までに一度はMR4.5を獲得した症例 41%:治療開始から4年までに一度はMR4.5を獲得した症例 57%:治療開始から6年までに一度はMR4.5を獲得した症例 65%:治療開始から8年までに一度はMR4.5を獲得した症例 70%:治療開始から9年までに一度はMR4.5を獲得した症例
※持続的なMR4.5は8年時点で46%(累積では65%)。治療開始から4年目における持続的なMR4.5の保持は優れた予後の指標となる。また、早期のMMR達成症例はMR4.5が期待できる。3年間の持続的なMR4.5を達成した症例では病気進行は見られなかった。
●MR4.5が確認された患者のうち12年の間に移行期/急性転化期に進行した患者の割合(Falchi報告:第二世代TKIの使用含む)
0.5%:MR4.5を安定に持続した患者(191例中、1例で6年半後に病期進行) 0%:MR4.5を安定に持続できなかった患者(70例)で該当無し
※MR4.5を維持できるかどうかに、「第二世代TKIを使用したか」、「高齢か」、「血小板数が高いか」、「3ヶ月でCCyR獲得したか」、「6ヶ月でCCyR獲得したか」、はいずれも関係性が認められなかった。
(L.Falchi et al.より )
上記の情報は海外の過去(2001年以降)の1つの臨床試験の結果であり、様々な背景(例えばSokalリスクHighからlowまで)の患者が含まれます。また、国内の最新の治療の効果を直接示すものではありません。
●副作用について補足
上記参考資料(各薬剤の添付文書)の内容を補足する副作用に関するメモです(2015年記載)。- 患者が女性の場合は、胎児の奇形リスクがある(母子いずれかの危険は伴うものの、医師の指導のもと無事出産できた事例はある)。NCCNのガイドライン2014(MS-14)の中で出産リスクに関しても情報が記載されている。
- 患者が男性の場合は、2週間ほど投薬中断すれば精子が作り直されるため 投薬による出産への影響はほとんどないという予想がある(木村 晋也教授談)。 仮に、投薬中であっても、理論上は大きな影響はないと予想されている(複数所見)。 無論、予想であり臨床試験等により安全性は確かめられていない。NCCNのガイドライン2014(MS-14)では精子の凍結保存の考慮が推奨されている(NCCNのガイドラインにはダサチニブで治療中の男性患者のパートナー8例中7例で正常妊娠が報告されたと記載されている。1例の転帰は不明であり、問題があったという事例は確認できない)。 子供が出来難くなる(精子減少)という所見や報告(イマチニブの事例)がある。また、「海外では流産や胎児の異常が報告されている」という情報もある(慢性骨髄白血病と向き合う方へ【改定7版】ノバルティスファーマ社2016年より)。
- スプリセルを使用しているとき、グレープフルーツジュースを飲むと 胃腸での薬の吸収が促進され、薬の血中濃度が高まり 副作用が出やすくなると報告されている(人によっては少量飲んだくらいでは特に影響ない)。
- イマチニブ、ニロチニブ、ダサチニブ何れの分子標的薬でも、 白髪が増えたり、肌の色が白くなるなど、色素を作る細胞が阻害される。 皮膚癌になる恐れがあるため、 無理に日焼けしようとせず、日焼けを避けたほうがよい(木村 晋也教授談)。
- 疲労感や全身倦怠感など不調を感じている患者が散見される。一方で、そのような生命に関わらない問題については、文献などであまり取り扱われていない。
●断薬(TKI Free)
断薬は、今のところ、治験など特別な治療環境でのみ挑戦することができます(2015年)。深い分子遺伝学的寛解を数年継続することで、分子標的薬の服薬を止めても(自身の免疫力だけで)寛解を維持できる症例(TKI Free)が治験で報告されていますが、安全性はまだ十分確認されていません(2015年)。また、「完治」と「TKI Free」は若干隔たりがありますが、治療費、副作用の問題を解消できるため治験の参加希望者は多いと言われています。EURO-SKI試験などでは、以下の断薬の結果が報告されています。
-
試験参加者52名(Sokalリスク低=58%、中=23%、高=13%、不明=6%)
(治療期間中央値=78ヶ月、内CMR4.5期間=28ヶ月)
-
断薬後、MMRを維持できたのは28/52症例(53%)。以下、その内訳。
●CMR4.5維持 (7/52例) 13%
●CMR4.5~MR4.5間を変動 (9/52例) 17%
●CMR4.5~MR4間を変動 (4/52例) 7%
●CMR4.5~MMR間を変動 (4/52例) 7%
※性別、年齢、インターフェロン歴、第二世代TKI歴、治療期間、CMR4.5期間の違いは結果に影響していない。
※サブオプティマルレスポンス歴、イマチニブ耐性歴がある場合、断薬成功のチャンスは顕著に低い。
- 断薬後の再発のほとんどは1年以内に起こり、3年以内に残る大部分の再発が起こる。しかし、確認できている範囲で少なくとも8年後も極僅かな再発の可能性が残るため、断薬後も長期的に病状のモニタリングを続ける必要がある。
- 19回欧州血液学会(EHA2014)の発表では、
6カ月間で再発しなかった患者は123/197人(61.5%)である。時系列順に見ると、3カ月RFS率は87%、6カ月RFS率は61.5%、9カ月RFS率は58%、12カ月RFS率は55%だった。
MRレベル別にみると、分析した197人のうち、MR4の74人で再発したのは49%、MR4.5(BCR-ABL遺伝子が0.0032%以下)の79人では39%、MR5(同0.001%以下)の44人では39%だった。
- TKI治療を8年より長く続けた患者が断薬後6ヶ月以内に再発する割合は27%であるが、8年より短い患者では47%と高い。また、MR4を5年より長く続けた患者が断薬後6ヶ月以内に再発する割合は30%であるが、5年より短い患者では45%と若干高い(Mahon et al. Blood(ASH2014))。

●治験の情報
●造血幹細胞移植による治療
すべての分子標的薬に耐性または不耐用の場合には、従来からの治療法である造血幹細胞移植が行われます。造血幹細胞移植にはいくつかの種類があります。
・自家移植
auto SCT(autologous Stem Cell Transplantation)。 あらかじめ、自分の造血幹細胞を保存しておき、強い治療(前処置)のあと戻す。本人の細胞を使用するため白血球の型(HLA型)が完全に一致しますが、白血病細胞の混入により再発しやすいという欠点があります。
・同種移植
alloHSCT(allogeneic Hematopoietic Stem Cell Transplantation )。 血縁者を含む他人の幹細胞を移植する。移植するには白血球の型(HLA型)が一致している必要があります。HLA型は採血検査で調べることができます。兄弟では4分の1の確率で型があいますが、他人では種類の型があります。赤血球の型(A,B,O,AB)は一致している必要がないため、移植後血液型が変わる場合もあります。従来は、骨髄をいったん死滅させる大量の抗がん剤や全身放射線照射を、前処置として使用しましたが(かつては生存率は5分5分ともいわれた)、最近は、治療技術が向上しており、たとえば前処置で白血病細胞を死滅させるのではなく、移植後に患者体内で増えるドナー(他人)のリンパ球が持つ免疫力によって死滅させることを期待した、ミニ移植も行われるようになっています。あるいは、血液細胞を作り出す造血幹細胞がたくさん含まれている臍帯血(さいたいけつ)を移植する方法もあります。
※日本国内の造血幹細胞移植件数の推移
グリベック販売後、国内のCMLにおける造血幹細胞移植件数は減っています。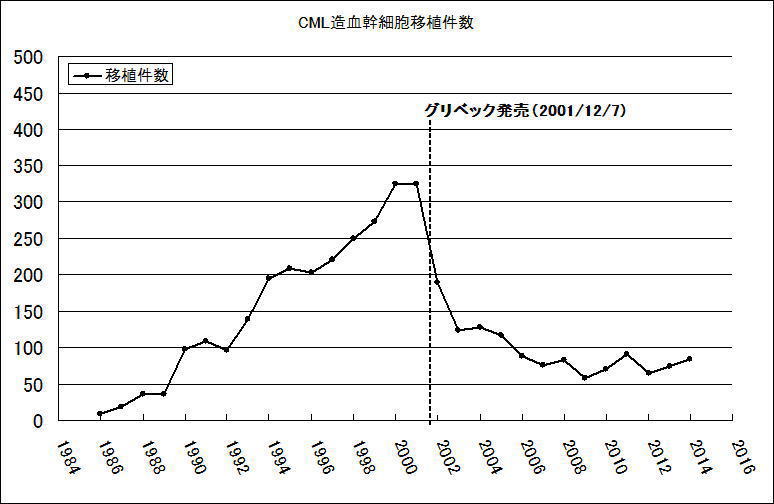
※引用元「日本における造血細胞移植.平成26年度 全国調査報告書」より
参考資料:
日本における造血細胞移植.平成27年度 全国調査報告書
図4 CML症例での生存曲線
表10.1 疾患大分類別の移植件数の年次推移
移植症例数の多い施設 TOP20
●免疫療法・代替療法
医療機関による治療から家庭でできる民間療法まで幅広くありますが、標準治療ではなく、補足的な手段です。ただ、免疫療法の中には、造血幹細胞移植におけるミニ移植と同様の考え方の手法もあります(説明上は効果が主張できている)。
一方で、CMLの再発については、一般にどのようなすごし方をしていても関係ない
(民間療法の効果は認められない)という意見もあります。確かなことは、標準治療(分子標的薬などの薬剤ないし骨髄移植による治療)以外の方法だけでは、CMLは100%病期が進行するということです。標準治療を行った上で、プラスαの効果の有無については、個々の患者さんにおいて、人それぞれで本当のところは誰にもわからないとも考えられます。
※高価な治療は分子標的薬で行っているので、プラスαは安価なものがよいと思います。
※健常者でも約30%の頻度で、末梢血中にごく少量のBCR-ABL1 mRNA(末梢血10^8個あたり1~10個)が検出されることがあります。このような個人は、基本的にCMLを発症しないため、TKIによる治療は(厳密には)妥当でないとも考えられています(NCCNのガイドライン(MS-15)より引用)。すなわち、BCR-ABL1が存在することが問題ではなく(大量にあるのは問題がありそうですが)、無秩序に増殖させている何かがより根本的な問題であり、TKIによりBCR-ABL1の増殖を阻害する治療は対処療法でしかないという見方があります。とはいえ、TKIによる延命効果は確かに実証されているため、TKIによる治療を前提に、それに加えて自らの免疫力による何らかの作用ということであれば、その可能性は決して否定できないと考えます。しかし、何をすると効果があり何をすると逆効果なのか、何らかの作用が本当にあるのかはわかりません。直感的には、「病は気から」、体に快適であり、心が落ち着くのであれば、それはきっとよい効果をもたらすと信じたいと思います(2015年記載)。
・民間療法の例
- 温泉療法:(体温35度では癌の活動が活発、37度では免疫の活動が活発と言われている)
- 食事療法:(にんにく、きゃべつ、キノコ(βグルカン)等を摂取すると癌になりにくいと言われている)
- 代替療法:上記の温泉療法や食事療法を含め様々あります(漢方薬、針灸、指圧、マッサージ、
リフレクソロジー、アーユルベーダ、オステオパシー、気功、太極拳、
栄養素療法、イメージ療法、ハーブ療法、光線療法、クリスタル・ヒーリング、
アロマセラピー、ホメオパシー、シータヒーリング、音楽療法、温熱療法など)
●血糖値の低い食物リスト
がんを予防・改善する食事、進行癌・末期がんでも食事で改善するのか?【Youtube動画】より。※癌の予防となる(増殖のエネルギー源になりにくい)という説も見られる食品
※分子標的薬の成功は、摂取する物質(食物)の違いにより癌を克服できる可能性を示すものとも考えられます。食事療法の類は、(グレープフルーツなど一部の悪影響が確認されているものを除けば)自然な食生活の範囲内で試してみる価値があるのかもしれません(2016年記載)。
- 野菜類(食物繊維)
- 豆類
- 海藻類
- キノコ類
●癌増殖因子の抑制効果が期待できる食物リスト
※分子標的薬と似た効果が期待できるという説も見られる食品- いちご(ベリー)類
- ウコン
- アブラナ科
●反血管形成効果があるといわれる食物リスト
反血管形成効果があるといわれる食物(ウィリアム・リー)【Youtube動画】より。※血液の癌は血管形成と関係薄いようにも思えますが参考まで。
- Green tea 緑茶(※分子標的薬との併用注意)
- Strawberries いちご
- Blackberries クロイチゴ
- Raspberries ラズベリー
- Blueberries ブルーベリー
- Oranges オレンジ
- Grapefruit グレープフルーツ(※分子標的薬との併用不可)
- Lemmons レモン
- Apples りんご
- Pineapple パイナップル
- Cherries さくらんぼ
- Red grapes 赤ぶどう
- Red wine 赤ワイン(※諸説あり)
- Bok choy パクチョイ
- Kale ケール
- Soy beans 大豆
- Ginseng 朝鮮人参
- Maitake まいたけ
- Licorice 甘草
- Tumeric ウコン
- Nutmeg ナツメグ
- Artichokes アーティチョーク
- Punkin かぼちゃ
- Sea Cucumber ナマコ
- Tuna まぐろ
- Parsley パセリ
- Garlic にんにく
- Olive Oil オリーブ油
- Grape seed oil ブドウ種油
- Dark chocolate 黒チョコレート
 先頭へ戻る
先頭へ戻る